Depresja dotyka znacznie więcej osób, niż powszechnie się sądzi. Według badań około 5% dorosłych na całym świecie zmaga się z tym zaburzeniem w danym momencie swojego życia. Mimo to wciąż pokutuje przekonanie, że depresja to kwestia słabej woli lub braku charakteru. To nieprawda i nauka jednoznacznie to potwierdza. W tym artykule wyjaśniamy, jak naprawdę powstaje depresja, jakie mechanizmy biologiczne, psychologiczne i środowiskowe za nią stoją oraz jakie możliwości wsparcia są dostępne dla osób mieszkających w Krakowie i nie tylko.
Spis treści
- Czym jest depresja? Fakty i mity
- Model biopsychospołeczny: klucz do zrozumienia mechanizmów powstawania depresji
- Czynniki genetyczne i neurobiologiczne w powstawaniu depresji
- Neuroplastyczność i zmiany synaptyczne a depresja
- Psychologiczne mechanizmy depresji: triada poznawcza Becka i myślenie negatywne
- Aktualne kierunki leczenia depresji i strategie wsparcia
- Możliwości profesjonalnej pomocy w Krakowie – jak zacząć?
- Najczęściej zadawane pytania
Kluczowe Wnioski
| Punkt | Szczegóły |
|---|---|
| Złożoność mechanizmów | Depresja powstaje na styku czynników genetycznych, biologicznych, psychologicznych i środowiskowych. |
| Rola plastyczności mózgu | Zmiany w strukturze i funkcjonowaniu mózgu są jednym z kluczowych wyjaśnień objawów depresji. |
| Negatywne myślenie | Automatyczne, pesymistyczne schematy myślowe podtrzymują depresję i wymagają terapii. |
| Indywidualizacja leczenia | Współczesna psychoterapia i farmakologia dopasowuje się do mechanizmów depresji danej osoby. |
| Znaczenie wsparcia | Wczesna, profesjonalna pomoc znacząco zwiększa szanse na pełny powrót do zdrowia. |
Czym jest depresja? Fakty i mity
Depresja to poważne zaburzenie psychiczne, a nie chwilowy smutek ani oznaka słabości. Charakteryzuje się obniżonym nastrojem, utratą energii i zainteresowań, zaburzeniami snu oraz trudnościami w codziennym funkcjonowaniu. Jej podłoże jest wieloczynnikowe, co oznacza, że żaden pojedynczy powód nie wyjaśnia jej w pełni.
„Depresja to choroba, tak samo jak cukrzyca czy nadciśnienie. Wymaga diagnozy, leczenia i wsparcia, a nie silnej woli."
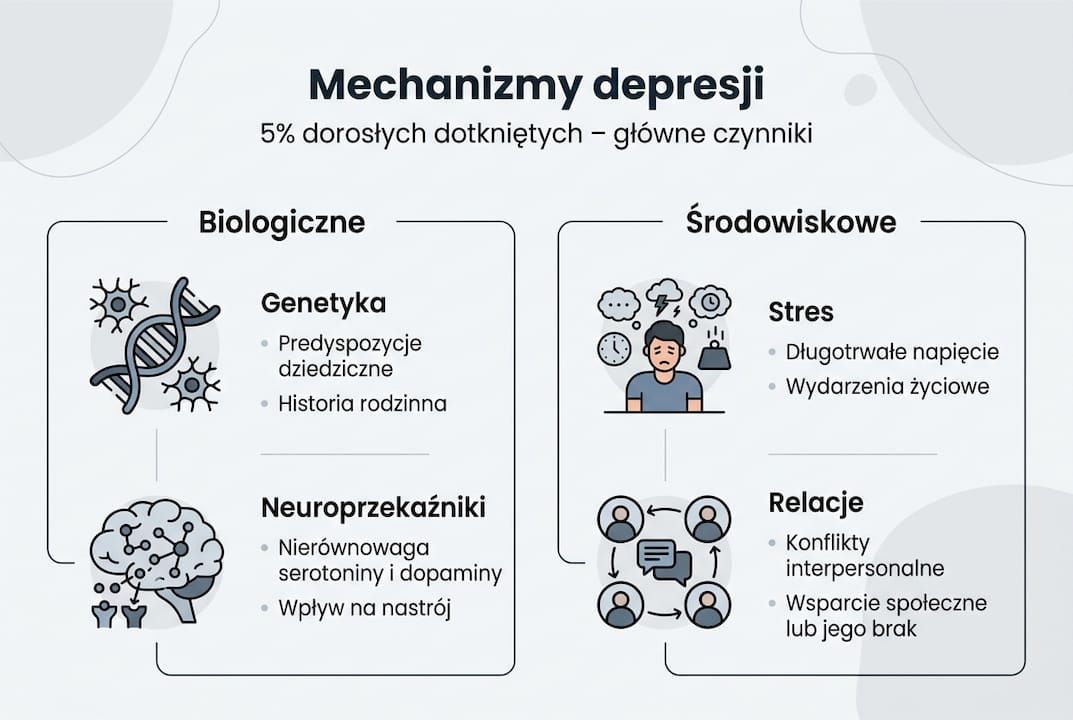
Badania wskazują, że depresja dotyka 5% dorosłych na świecie, co czyni ją jedną z najczęstszych przyczyn niepełnosprawności. W Polsce problem ten jest równie powszechny, choć wciąż niedostatecznie rozpoznany i leczony.
Najczęstsze mity o depresji, które warto obalić:
- Mit: „Depresja to tylko smutek" – W rzeczywistości to złożone zaburzenie wpływające na myślenie, ciało i zachowanie.
- Mit: „Wystarczy się postarać" – Depresja nie ustępuje dzięki silnej woli. Wymaga profesjonalnej pomocy.
- Mit: „Depresja dotyczy tylko słabych ludzi" – Chorują na nią osoby w każdym wieku, o różnym statusie społecznym i poziomie odporności.
- Mit: „To przejdzie samo" – Nieleczona depresja może się pogłębiać i prowadzić do poważnych konsekwencji zdrowotnych.
Warto wiedzieć, że depresja często współwystępuje z innymi trudnościami, takimi jak kryzys psychologiczny, który może zarówno poprzedzać epizod depresyjny, jak i być jego skutkiem.
Model biopsychospołeczny: klucz do zrozumienia mechanizmów powstawania depresji
Współczesna psychiatria i psychologia odeszły od szukania jednej przyczyny depresji. Zamiast tego stosuje się model biopsychospołeczny, który zakłada, że depresja powstaje w wyniku złożonej interakcji czynników genetycznych, neurobiologicznych, psychologicznych i środowiskowych.
Model ten jest przełomowy, bo pozwala zrozumieć, dlaczego dwie osoby w podobnej sytuacji życiowej mogą reagować zupełnie inaczej. Jedna zachoruje na depresję, druga nie. Kluczem są indywidualne różnice biologiczne i psychologiczne.
Główne grupy czynników w modelu biopsychospołecznym:
- Czynniki biologiczne – genetyka, neurochemia mózgu, hormony, stan zapalny.
- Czynniki psychologiczne – wzorce myślenia, schematy poznawcze, historia emocjonalna.
- Czynniki społeczne i środowiskowe – relacje, stres, trauma, warunki życia.
- Interakcja między czynnikami – żaden z nich nie działa w izolacji.
| Czynnik | Przykład wpływu | Możliwość modyfikacji |
|---|---|---|
| Genetyczny | Rodzinne obciążenie depresją | Ograniczona, ale nie determinuje losu |
| Neurobiologiczny | Niedobór serotoniny, stan zapalny | Tak, przez leki i terapię |
| Psychologiczny | Negatywne schematy myślowe | Tak, przez psychoterapię |
| Środowiskowy | Przewlekły stres, izolacja | Tak, przez zmianę otoczenia i wsparcie |
Dbanie o zdrowie psychiczne to praca na wielu poziomach jednocześnie. Właśnie dlatego skuteczne leczenie depresji rzadko opiera się wyłącznie na jednej metodzie.
Czynniki genetyczne i neurobiologiczne w powstawaniu depresji
Genetyka odgrywa istotną rolę w podatności na depresję. Predyspozycje genetyczne zwiększają ryzyko zachorowania o około 40%. Oznacza to, że jeśli ktoś w Twojej rodzinie chorował na depresję, Twoje ryzyko jest wyższe, ale nie przesądzone.
Na poziomie neurobiologicznym depresja wiąże się z zaburzeniami w układach neuroprzekaźnikowych. Serotonina, dopamina i noradrenalina to substancje chemiczne regulujące nastrój, motywację i energię. Ich niedobór lub zaburzona transmisja mogą prowadzić do objawów depresyjnych.

Coraz więcej badań wskazuje jednak na rolę procesów zapalnych. Aktywacja cytokin prozapalnych takich jak IL-1, IL-6 i TNF-alfa wpływa bezpośrednio na neurotransmisję i neuroplastyczność mózgu. To odkrycie zmienia sposób, w jaki myślimy o leczeniu depresji.
Porada profesjonalisty: Jeśli zauważasz u siebie objawy depresji i masz rodzinne obciążenie tym zaburzeniem, nie czekaj. Wczesna konsultacja ze specjalistą może znacząco skrócić czas trwania epizodu i zapobiec nawrotom.
| Mechanizm neurobiologiczny | Opis | Wpływ na objawy |
|---|---|---|
| Niedobór serotoniny | Zaburzona regulacja nastroju | Obniżony nastrój, drażliwość |
| Dysfunkcja osi HPA | Nadmierne wydzielanie kortyzolu | Chroniczny stres, zaburzenia snu |
| Neuroinflammacja | Aktywacja cytokin prozapalnych | Zmęczenie, anhedonia |
| Atrofia hipokampa | Zmniejszenie objętości hipokampa | Problemy z pamięcią i koncentracją |
Dysfunkcja osi HPA (podwzgórze, przysadka, nadnercza) to kolejny kluczowy mechanizm. Przewlekły stres powoduje nadmierne wydzielanie kortyzolu, który z czasem uszkadza struktury mózgu odpowiedzialne za regulację emocji. Badania neuroobrazowe potwierdzają zmniejszenie objętości hipokampa u osób z długotrwałą depresją.
Depresja często współwystępuje z zaburzeniami lękowymi, a mechanizmy neurobiologiczne obu zaburzeń częściowo się pokrywają. Dlatego skuteczne podejście terapeutyczne, takie jak Terapia Akceptacji i Zaangażowania, może być pomocne w obu przypadkach.
Neuroplastyczność i zmiany synaptyczne a depresja
Neuroplastyczność to zdolność mózgu do tworzenia nowych połączeń nerwowych i reorganizacji istniejących. W depresji ta zdolność jest poważnie zaburzona. Badania wskazują na zmiany w poziomie BDNF (czynnika neurotroficznego mózgu), atrofię hipokampa oraz dysregulację układu glutaminergicznego jako kluczowe mechanizmy podtrzymujące depresję.
Glutaminian to główny neuroprzekaźnik pobudzający w mózgu. Jego dysregulacja synaps glutaminergicznych prowadzi do zaburzeń komunikacji między neuronami, co bezpośrednio przekłada się na objawy depresyjne takie jak spowolnienie myślenia, trudności z koncentracją i poczucie emocjonalnego odrętwienia.
Przewiekły stres dosłownie zmienia strukturę mózgu. Zmniejsza gęstość synaps w korze przedczołowej, obszarze odpowiedzialnym za planowanie, podejmowanie decyzji i regulację emocji. To dlatego osoby z depresją często mają trudności z prostymi decyzjami i czują się przytłoczone codziennymi zadaniami.
Porada profesjonalisty: Psychoterapia i leki nie tylko łagodzą objawy, ale realnie wpływają na strukturę mózgu. Dowiedz się więcej o tym, jak działają neurobiologiczne efekty psychoterapii i dlaczego regularne sesje terapeutyczne mają znaczenie długoterminowe.
Nowe kierunki badań skupiają się na odwróceniu tych zmian. Oto najważniejsze mechanizmy, na które ukierunkowane są nowoczesne terapie:
- Zwiększenie poziomu BDNF – przez ćwiczenia fizyczne, psychoterapię i niektóre leki.
- Modulacja układu glutaminergicznego – ketamina i jej pochodne działają właśnie na ten szlak.
- Redukcja neuroinflammacji – nowe leki przeciwzapalne jako uzupełnienie terapii.
- Odbudowa synaps – terapie ukierunkowane na przywrócenie gęstości połączeń nerwowych.
Psychologiczne mechanizmy depresji: triada poznawcza Becka i myślenie negatywne
Obok biologii równie ważne są mechanizmy psychologiczne. Aaron Beck, twórca terapii poznawczo-behawioralnej, opisał tzw. triadę poznawczą depresji. Polega ona na negatywnych przekonaniach o sobie, świecie i przyszłości, które wzajemnie się wzmacniają i podtrzymują stan depresyjny.
Osoba z depresją myśli: „Jestem bezwartościowy, świat jest okrutny, a przyszłość nie przyniesie nic dobrego." Te myśli nie są świadomym wyborem. Są automatyczne, szybkie i trudne do zakwestionowania bez pomocy specjalisty.
„Myśli automatyczne w depresji działają jak filtr, przez który przepuszczane są tylko negatywne informacje. Pozytywne doświadczenia są ignorowane lub minimalizowane."
Kluczowe psychologiczne mechanizmy depresji:
- Negatywne schematy myślowe – głęboko zakorzenione przekonania o sobie i świecie, często ukształtowane w dzieciństwie.
- Myśli automatyczne – szybkie, niekontrolowane myśli negatywne pojawiające się w odpowiedzi na codzienne sytuacje.
- Ruminacje – nawykowe rozpamiętywanie problemów bez dochodzenia do konstruktywnych wniosków.
- Unikanie – wycofywanie się z aktywności i relacji, co pogłębia izolację i obniżony nastrój.
Doświadczenia z dzieciństwa, takie jak zaniedbanie emocjonalne, trauma czy brak stabilnych relacji, mogą kształtować schematy poznawcze, które zwiększają podatność na depresję w dorosłości. Warto też wiedzieć, że pewne wzorce osobowości, jak opisuje artykuł o narcyzmie i depresji, mogą komplikować obraz kliniczny i wymagać szczególnego podejścia terapeutycznego.
W przypadku wątpliwości diagnostycznych pomocna może być opinia psychologiczna, która pozwala precyzyjnie ocenić stan psychiczny i zaplanować odpowiednie wsparcie.
Aktualne kierunki leczenia depresji i strategie wsparcia
Wiedza o mechanizmach depresji bezpośrednio przekłada się na skuteczność leczenia. Współczesna psychiatria i psychoterapia oferują szeroki wachlarz metod, które można dopasować do indywidualnych potrzeb pacjenta.
Badania pokazują, że wysoki odsetek osób słabo reaguje na SSRI (selektywne inhibitory wychwytu zwrotnego serotoniny), co skłania naukowców do poszukiwania nowych celów terapeutycznych, w tym neuroinflammacji. To ważna informacja: jeśli jeden lek nie pomaga, istnieją inne opcje.
Główne metody leczenia i wsparcia w depresji:
- Psychoterapia poznawczo-behawioralna (CBT) – skuteczna w zmianie negatywnych schematów myślowych i zachowań.
- Farmakoterapia – leki antydepresyjne (SSRI, SNRI, trójpierścieniowe) dobierane indywidualnie.
- Nowe podejścia farmakologiczne – ketamina, leki przeciwzapalne jako uzupełnienie klasycznego leczenia.
- Psychoedukacja – nauka rozumienia własnych objawów i mechanizmów depresji.
- Wsparcie środowiskowe – rodzina, grupy wsparcia, aktywność społeczna.
- Terapie komplementarne – mindfulness, ćwiczenia fizyczne, Terapia Biofeedback jako uzupełnienie głównego leczenia.
Warto pamiętać, że depresja często współwystępuje z zaburzeniami nerwicowymi, co wymaga zintegrowanego podejścia terapeutycznego. Dobry specjalista zawsze ocenia całościowy obraz kliniczny, zanim zaproponuje konkretny plan leczenia.
Skuteczność terapii wzrasta, gdy pacjent aktywnie uczestniczy w procesie leczenia. Regularne sesje, praca własna między spotkaniami i otwartość na różne metody to czynniki, które realnie przyspieszają powrót do równowagi.
Możliwości profesjonalnej pomocy w Krakowie – jak zacząć?
Zrozumienie mechanizmów powstawania depresji to pierwszy krok. Kolejny to sięgnięcie po pomoc, która naprawdę działa. Centrum terapeutyczne MindWell oferuje profesjonalne wsparcie psychologiczne i psychoterapeutyczne dla mieszkańców Krakowa oraz osób preferujących kontakt zdalny.
W MindWell możesz skorzystać z konsultacji indywidualnych prowadzonych przez doświadczonych specjalistów, którzy dobiorą metodę pracy do Twoich potrzeb. Jeśli wolisz pracować z domu, dostępna jest również Terapia online, równie skuteczna jak spotkania stacjonarne. Nie musisz czekać, aż objawy się nasilą. Możesz umówić wizytę już dziś i zrobić pierwszy krok w kierunku lepszego samopoczucia. Nasz zespół zadba o to, byś poczuł się wysłuchany i bezpiecznie poprowadzony przez cały proces terapeutyczny.
Najczęściej zadawane pytania
Czy depresja może być dziedziczna?
Tak, dziedziczność jest jednym z czynników ryzyka. Predyspozycje genetyczne odpowiadają za około 30 do 40% ryzyka zachorowania, jednak geny nie przesądzają o tym, że depresja na pewno wystąpi.
Jak rozpoznać, czy to już depresja?
Typowe objawy to obniżony nastrój, utrata zainteresowań i energii utrzymujące się przez co najmniej dwa tygodnie. Jeśli depresja dotyka 5% dorosłych na świecie, oznacza to, że jest to stan wymagający diagnozy, a nie tylko chwilowego kryzysu.
Czy depresję można skutecznie leczyć?
Tak, depresja jest zaburzeniem, które dobrze odpowiada na leczenie. Skuteczne są zarówno terapia farmakologiczna, jak i psychoterapia, a nowe strategie leczenia ukierunkowane na neuroinflammację poszerzają możliwości dla osób, które słabo reagują na klasyczne leki.
Czy środowisko rodzinne może wywołać depresję?
Tak, czynniki środowiskowe takie jak przewlekły stres, trauma lub brak wsparcia emocjonalnego znacząco zwiększają ryzyko depresji. Złożona interakcja czynników genetycznych, biologicznych i środowiskowych decyduje o tym, czy i kiedy depresja się rozwinie.